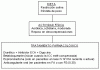
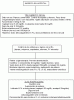
La colchicina resulta útil en el tratamiento de la pericarditis aguda, especialmente en la pericarditis recurrente, y parece serlo también en el primer episodio de pericarditis, tal y como se ha documentado en el estudio COPE, si bien éste se trataba de un ensayo clínico de diseño abierto realizado en un único centro. El estudio ICAP, ensayo clínico doble-ciego, multicéntrico y controlado con placebo, que se publica en el presente número de la revista americana The New England Journal of Medicine, viene a refrendar la eficacia y utilidad de dicho medicamento en el tratamiento de la pericarditis aguda. En este ensayo clínico, se aleatorizaron un total de 240 pacientes con un primer episodio de pericarditis aguda; 120 a recibir tratamiento adicional con colchicina (0.5 mg 2 veces al día durante 3 meses si su peso superaba los 70 kg o 0.5 mg 1 vez diaria si era menor) y 120 al grupo placebo. En estos enfermos se administró tratamiento antiinflamatorio convencional con aspirina o ibuprofeno (800 mg o 600 mg, respectivamente, cada 8 horas durante 3-4 semanas). Se pautaron corticoides en aquellos pacientes con intolerancia o contraindicaciones para los antiinflamatorios no esteroideos.
![]() Aviso a pacientes: La información de este sitio está dirigida a médicos. Su contenido no debe ser usado para diagnosticar o tratar problema alguno por parte de personal no profesional. Si tiene o sospecha la existencia de un problema de salud, consulte a su médico de cabecera.
Aviso a pacientes: La información de este sitio está dirigida a médicos. Su contenido no debe ser usado para diagnosticar o tratar problema alguno por parte de personal no profesional. Si tiene o sospecha la existencia de un problema de salud, consulte a su médico de cabecera.