El desfibrilador automático implantable reduce la mortalidad global, ¡Oh, sorpresa!, a expensas únicamente de disminuir la muerte súbita
- Categoría padre: Contenidos Generales
Un subestudio del SCD-HeFT confirma que el beneficio del DAI en prevención primaria en pacientes con disfunción ventricular severa sintomática se debe exclusivamente a la reducción de la muerte súbita, beneficio que parece circunscrito a los pacientes en clase II de la NYHA. Afortunadamente, no parece aumentar la mortalidad por otras causas, en contra de lo sugerido por algunos ensayos clínicos previos.
Diversos ensayos clínicos han pretendido demostrar, consiguiéndolo en algunos casos, la eficacia del desfibrilador automático implantable (DAI) como prevención primaria para disminuir la mortalidad global en pacientes con disfunción ventricular severa, supuesta y lógicamente a expensas de una reducción de la muerte súbita (MS) debida a taquiarritmia ventricular (TV-FV). Así como la eficacia del DAI en detectar y terminar taquiarritmias ventriculares queda fuera de toda duda, existen tres aspectos controvertidos: 1) terminar una TV-FV no necesariamente evita una muerte, por la posibilidad de ritmos de salida sin pulso o taquiarritmias incesantes, especialmente en pacientes con función ventricular deprimida; 2) los propios choques del DAI pueden tener por si mismos efectos deletéreos; y 3) existe la duda acerca de si la reducción de la MS puede aumentar la mortalidad no súbita por un mecanismo de riesgos competitivos, como así lo han sugerido los estudios DINAMIT y DAVID. El ensayo clínico Sudden Cardiac Death in Heart Failure Trial (SCD-HeFT), el mayor de los que han explorado la eficacia del DAI en prevención primaria, demostró que el DAI reduce la mortalidad global en pacientes con insuficiencia cardíaca en clase II-III de la NYHA y fracción de eyección (FE) ≤35% a pesar de tratamiento médico óptimo. Tiene además el mérito de haber incluído una tercera rama que recibió amiodarona, además de los grupos placebo y DAI comunes al resto de ensayos clínicos. Sin embargo, la publicación original no aclaraba si el DAI reducía la MS debida a TV-FV sin afectar a la muerte no súbita, carencia que viene a suplir el presente trabajo.
En resumen, el SCD-HeFT aleatorizó a 2521 pacientes a recibir placebo, amiodarona o DAI monocameral; dicha aleatorización se estratificó según clase NYHA (II ó III) y etiología (isquémica o no isquémica). Las muertes fueron categorizadas como cardíacas o no cardíacas por un Comité de Eventos. Las muertes cardíacas, a su vez, se clasificaron como a) MS supuestamente causada por TV-FV, b) bradiarritmia, c) insuficiencia cardíaca (IC), ó d) por otra causa. Tras un seguimiento mediano de 45.5 meses se produjeron 666 muertes y se observó que el DAI redujo de manera estadísticamente significativa la mortalidad cardíaca sin tener impacto sobre la mortalidad por IC o por causa no cardíaca. Comparado con placebo, la amiodarona no tuvo efecto sobre ningún mecanismo de muerte.
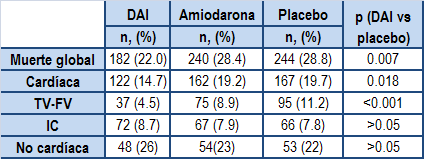
La reducción de la mortalidad cardíaca y por TV-FV fue evidente en pacientes en clase II de la NYHA, pero no en pacientes en clase III. Los autores realizaron un análisis posterior en los pacientes en clase III según el riesgo predicho de mortalidad en base al modelo Seattle Heart Failure y encuentraron que la falta de beneficio en este grupo se concentraba en aquellos pacientes situados en el decil de mayor riesgo, probablemente en un intento de justificar el implante de DAI en el 90% restante de los pacientes en clase III. El beneficio del DAI fue el mismo independientemente de la etiología isquémica o no isquémica.
Los autores concluyen que el DAI reduce la mortalidad global a expensas únicamente de reducir la mortalidad cardíaca debida a MS por TV-FV sin tener ningún efecto beneficioso ni deletéreo sobre la mortalidad cardíaca no súbita ni sobre la mortalidad no cardíaca. La amiodarona, por el contrario, no tiene ningún efecto sobre la mortalidad global ni sobre ninguna de sus causas específicas. Es importante recalcar que dicho efecto beneficioso del DAI se observa sólo en pacientes en clase II de la NYHA y que este hallazgo, dado que la aleatorización estuvo estratificada por esta variable, tiene valor estadístico más allá de los habituales análisis por subgrupos que se realizan en la mayor parte de ensayos clínicos. A pesar de ello, teniendo en cuenta los datos del análisis antes citado realizado en pacientes en clase III y que la clase funcional habitualmente oscila a lo largo del tiempo, probablemente sólo se deba de rechazar el implante de estos dispositivos en pacientes en clase III tras una cuidadosa valoración individualizada del paciente.
Packer DL, Prutkin JM, Hellkamp AS, Mitchell LB, Bernstein RC, Wood F, Boehmer JP, Carlson MD, Frantz RP, McNulty SE, Rogers JG, Anderson J, Johnson GW, Walsh MN, Poole JE, Mark DB, Lee KL, Bardy GH. Impact of implantable cardioverter-defibrillator, amiodarone, and placebo on the mode of death in stable patients with heart failure. Analysis from the Sudden Cardiac Death in Heart Failure Trial. Circulation. 2009;120:2170-2176. [Pub Med][Texto completo]
Autor: Ignacio Mosquera







