Glenn / Fontan
- Categoría padre: Cursos de Cardiología Pediátrica
INTRODUCCIÓN
La conexión del retorno venoso sistémico con la arteria pulmonar se ideó inicialmente para tratar la Atresia tricuspídea; conceptualmente es sencillo entender que un stop a nivel tricuspídeo se soluciona uniendo la aurícula derecha (AD) a la Arteria pulmonar (AP). El desarrollo de las diferentes técnicas cavo-pulmonares permitió generalizar este tratamiento a la mayor parte de los corazones fisiológicamente univentriculares.
El corazón univentricular se caracteriza por un estado de cianosis crónica debido a la presencia de un cortocircuito derecha-izquierda (D-I) intracardiaco persistente. Además el ventrículo único (VU) se encuentra sobrecargado con ambas circulaciones pulmonar y sistémica. En los años 40-50 se comenzó a cuestionar la necesidad de separar ambas circulaciones y posteriormente se ideó un sistema hemodinámico en el cual el retorno venoso sistémico es derivado hacia las arterias pulmonares sin pasar por el ventrículo. De esta manera el VU asume solo la circulación sistémica y además se evita el cortocircuito D-I. Este resultado se obtiene gracias a dos técnicas quirúrgicas que frecuentemente se realizan de forma secuencial, la cirugía de Glenn que consiste en una anastomosis de la vena cava superior (VCS) a la AP y la cirugía de Fontan que busca completar la conexión de todo el retorno venoso sistémica con la AP. Para que éste sistema hemodinámico funcione se deben cumplir dos requisitos básicos, que las resistencias pulmonares y que la presión telediastólica del VU sean bajas (de esta forma es posible el efecto aspirativo del VU).
HISTORIA
Por primera vez el Dr. Rodbard realizó en 1948, en perros, una anastomosis de la orejuela derecha a la AP ligándola proximalmente. En 1968 el Dr. Francis Fontan realiza en Burdeos, en un paciente con atresia tricúspide, una operación para que la AD funcione como un ventrículo; la operación consistía en anastomosar la rama pulmonar derecha (RPD) con la orejuela derecha (ligando la RPD proximal), se implantaba un homoinjerto valvulado a nivel de ésta anastomosis funcionando como válvula de salida atrial y se implantaba una válvula en la unión de la vena cava inferior (VCI) con la AD, cerrándose finalmente la CIA. En 1971, en el Hospital de Niños de Buenos Aires, se hace la primera conexión orejuela derecha-AP, pensando que la sangre circularía gracias a un adecuado gradiente pasivo entre la AD y la aurícula izquierda. Posteriormente aparece el concepto de Hemi-Fontan pensando en evitar los problemas postoperatorios de la conexión total, desarrollándose diversas técnicas: desde la utilización de la aurícula en la conexión VCS-AP hasta lo que hoy conocemos como el Glenn bidireccional. En los años 80, los estudios realizados por el grupo de Great Ormond Street, en Londres, a cargo del Dr. Leval, postularon que la creación de un sistema de flujo laminar produciría una mejora hemodinámica en el sistema y diseñaron la conexión cavo pulmonar total (CCPT), que consistía en la realización de dos anastomosis cavo pulmonares (inferior y superior) con la creación de un túnel lateral a la AD para derivar la sangre de la VCI a la AP. Al mismo tiempo, en el hospital de Niños de Boston, el Dr. Aldo Castañeda propone una anastomosis cavo pulmonar total similar, pero con una fenestración. Ésta fenestración logra bajar la morbi-mortalidad post-operatoria, al bajar la presión venosa y mejorar la precarga izquierda aunque a expensas de una leve desaturación sistémica. En 1990, el Dr. Carlo Marcelletti, propone un conducto extra-cardiaco que evita la dilatación de la AD y previene las taquiarritmias auriculares, la cirugía obtiene tan buenos resultados que Mavrodis en Cincinatti, propone la reconversión a esta técnica de los pacientes a los que se les hizo previamente un Fontan clásico.
ANATOMÍA
| Glenn clásico: | 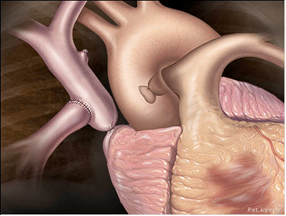 |
| HemiFontan: | 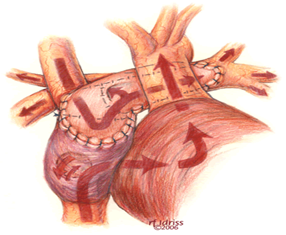 |
| Glenn bidireccional: | 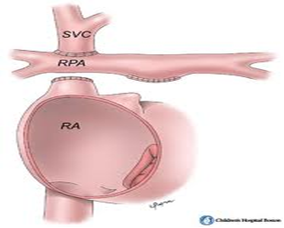 |
| Fontan clásico: | 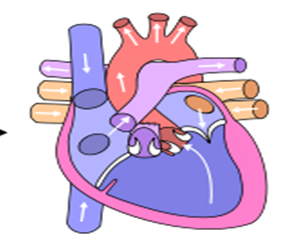 |
| CCPT con conducto intra-auricular: | 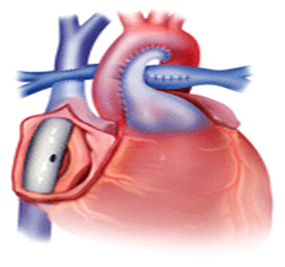 |
| CCPT con conducto extra-cardiaco: | 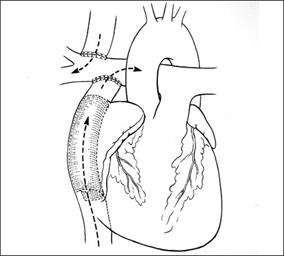 |
1. ANTES DE LA INTERVENCIÓN DE GLENN
Es en los corazones funcionalmente uni-ventriculares en los que se realizará esta cirugía, la indicación más antigua y comprensible es la atresia tricúspide. Buena parte de estas cardiopatías se asocian con anomalías de la salida de los grandes vasos y algunas ya han requerido una cirugía previa de derivación arterial (Norwood, reconstrucción del arco aórtico, Damus, cerclaje pulmonar, fístula arterio-venosa,...)
OBJETIVOS DIAGNÓSTICOS:
- Anatomía de la arteria pulmonar y ramas pulmonares: tamaño, presencia de estenosis y grado de la misma. Son frecuentes las distorsiones de las ramas pulmonares causadas por las fístulas quirúrgicas previas o cerclaje pulmonar previo. Cualquier alteración del árbol arterial pulmonar puede complicar la cirugía de Glenn.
- Retorno venoso sistémico: identificación de una vena cava superior izquierda (VCSI) y si está presente evaluar la presencia de una "vena conectora o innominada" entre VCSI y VCS. En caso de dos sistemas de cavas superiores separados será preciso que el cirujano conecte la VCS con la RPD y la VCSI con la RPI. En caso de haber vena conectora (menos frecuente) será suficiente con conectar uno de los sistemas.
- CIA: presencia de una CIA permeable sin restricción del retorno venoso. Puesto que tras la cirugía de Glenn todavía no se ha cerrado el circuito y todavía una buena parte del retorno venoso cortocircuitará D-I a través de la CIA.
- Función de la válvula aurículo-ventricular sistémica: presencia y grado de insuficiencia. Un aumento de la PCP puede provocar aumento de la presión pulmonar y por ende fracaso de la circulación cavo-pulmonar.
- Función y estructura del tracto de salida sistémico: foramen bulbo-ventricular, infundíbulo ventricular y válvula semilunar. Debemos descartar posibles estenosis subvalvular, estenosis o insuficiencia valvular que aumenten las presiones del VU.
- Anatomía de la aorta: anastomosis Damus-Kaye-Stansel, cayado aórtico y aorta descendente (zona más frecuente de coartación). Estenosis en estos niveles pueden provocar un aumento de presión del VU y por ende de la presión pulmonar.
- Evaluación de colaterales: Muchas de estos pacientes presentan hipo-aflujo pulmonar y pueden aparecer colaterales aorto-pulmonares que pueden complicar la cirugía de Glenn debido al aumento de presión pulmonar.
- Función ventricular. El propio VU puede tener disfunción sistólica y/o diastólica que puede de la misma forma provocar aumento de PCP e Hipertensión pulmonar que puede causar el fracaso de la CCPT.
VALORACIÓN ECOGRÁFICA
- La escotadura supraesternal nos puede proporcionar una buena imagen, desde donde se puede visualizar el retorno venoso superior, el cayado aórtico, las ramas pulmonares, posibles colaterales sistémico-pulmonares y derivaciones de Blalock Taussig si las hubiera.
- Los planos subcostales nos pueden también ayudar a visualizar colaterales sistémico-pulmonares, la idoneidad de la CIA y el tracto de salida del VU.
- Recordar que si medimos el gradiente entre la arteria subclavia y la arteria pulmonar a través de una fístula sistémico-pulmonar, sabiendo la tensión arterial del brazo, se puede estimar aproximadamente la presión en la arteria pulmonar.
- La presencia de colaterales sistémico-pulmonares con trascendencia clínica suelen provocar robo diastólico en la aorta descendente y/o abdominal.
- La utilización de contraste nos puede ayudar a diferenciar las diferentes variantes del retorno venoso: la presencia de una VCSI y/o la presencia de venas conectoras.
2. DESPUÉS DE LA CIRUGÍA DE GLENN
La cirugía de Glenn se suele realizar entre los 3 y 8 meses de vida. La cirugía de Glenn bidireccional consiste en la sección-anastomosis de la vena cava superior (VCS) a la rama pulmonar derecha (RPD) y habitualmente el cierre del tronco pulmonar, en algunos casos se mantiene un flujo suplementario que viene del tronco pulmonar o de una fístula sistémico-pulmonar previa, en este caso también llamado "Power Glenn".
OBJETIVOS DIAGNÓSTICOS
- Evaluación de la conexión VCS-RPD y de las ramas pulmonares: Uno de los defectos residuales de esta cirugía es la estenosis de dicha anastomosis, la zona de la sutura no crece igual que crece el niño.{jwplayer}&file=glenn.mp4&popup.overidetext=Vídeo Glenn&jwversion=5_html5{/jwplayer}
- Evaluación de colaterales: veno-venosas, AP-venas pulmonares y aorto-pulmonares. Después de esta cirugía son frecuentes las colaterales veno-venosas entre el sistema venoso superior y el inferior a causa de la diferencia de presión entre ellos, siendo frecuente la comunicación a través de una hemiázigos. También son frecuentes las colaterales veno-auriculares causadas por el mismo mecanismo. Esta situación provoca una mayor desaturación y a veces es necesario ocluirlas. Pueden persistir colaterales sistémico-pulmonares que provoquen un aumento de presión pulmonar y por ende fracaso de la circulación cavo-pulmonar. Menos frecuentes en esta fase son las colaterales AP-venas pulmonares que sí serán muy frecuentes con la CCPT.
- Evaluación pre-Fontan: Deberemos reevaluar cada uno de los puntos que se evaluaron antes de la realización del Glenn, porque si apareciese insuficiencia valvular sistémica, disfunción ventricular, obstrucciones en el tracto de salida,... estas situaciones pueden provocar el fracaso de la CCPT tanto en el postoperatorio inmediato como a largo plazo.
VALORACIÓN ECOGRÁFICA
- La visualización de la anastomosis VCS-RPD es factible sobre todo desde un plano supraesternal eje corto, también paraesternal eje corto, paraesternal derecho o subcostal eje de cavas. La detección de estenosis a dicho nivel es difícil dado que gradientes leves en el retorno venoso (> 5 mmHg) pueden tener significación clínica. El doppler es bifásico con un pico al final de la sístole y otro en diástole. Con el doppler color es fácil localizar la VCS, se puede seguir el flujo hasta la unión con la RPD (debemos reducir la escala dado que los flujos venosos son más bajos) y puede aparecer una estenosis en la anastomosis o en una de las ramas pulmonares por distorsión de estas.
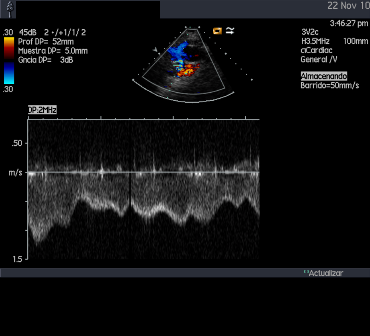
- Si en el árbol pulmonar hay un flujo suplementario (que viene del tronco pulmonar o de una fístula sistémico-pulmonar previa) aparecerá con el doppler color y en el doppler pulsado como una onda sistólica más precoz.
- Cuando aparece cianosis progresiva la causa más frecuente es la presencia de colaterales veno-venosas o veno-aurícula izquierda que conectan el sistema venoso superior y el inferior de tal manera que por diferencia de presión pasa sangre venosa superior a la vena cava inferior (VCI) y de ahí a las cámaras cardiacas donde se incrementa el cortocircuito D-I. Desde subcostal o supra-clavicular se pueden adivinar flujos continuos y de escasa velocidad que fluyen de superior a inferior (Una hemiázigos con funcionamiento normal presentaría un flujo de inferior hacia superior). Una de las localizaciones más frecuentes para el origen de colaterales venosas es en el innominado a la altura de la llegada de la hemiazygos, por tanto es mandatorio la evaluación con doppler color a baja escala en esa zona buscando la presencia de flujo sospechosos de colaterales de escape.
- En el caso de estado postoperatorio de Glenn con desconexión del tronco pulmonar es importante valorar la ausencia de trombos en el muñón de la arteria pulmonar entre el plano valvular y la zona de ligadura del tronco pulmonar nativo.
3. DESPUÉS DE LA CIRUGÍA DE FONTAN
Se suele realizar a partir de los 3 años de edad. Se realiza en las cardiopatías con un único ventrículo funcional. Se completa la conexión de todo el territorio venoso a las arterias pulmonares, uniendo la VCI con la RPD. Desde su ideación se han realizado diferentes formas de conexión: atrio-pulmonar, conducto intra-cardiaco y finalmente conducto extra-cardiaco. También en algunos pacientes se ha ideado la realización de fenestras entre el conducto VCI-RPD y la AI con la intención de evitar los problemas postoperatorios. Así la fenestra evitaría la sobrecarga de volumen derecho y mejoraría el gasto cardiaco izquierdo a costa de que el paciente seguirá algo cianótico.
OBJETIVOS DIAGNÓSTICOS
- Estudio de las conexiones venosas y ramas pulmonares: En función de la técnica quirúrgica realizada deberemos comprobar el correcto flujo venoso, en el Fontan clásico desde la AD al tronco pulmonar y en la CCPT desde las cavas a la AP a través de diferentes tipos de conductos.
- Evaluación de colaterales: En esta fase las más frecuentes son las colaterales AP-venas pulmonares, su fisiopatología no es bien conocida, prácticamente llegan a aparecer siempre a largo plazo, pero sobre todo cuando la CCPT no se ha completado con la conexión de las venas supra-hepáticas en algunas cardiopatías (se postula que la falta de paso del factor hepático por los pulmones promueve este tipo de colaterales). Habitualmente se trata de un paciente cada vez más cianótico y sin causa aparente. También son frecuentes las colaterales veno-AI, provocando también desaturación. Esta situación provoca una mayor desaturación y a veces es necesario ocluirlas. Obviamente pueden permanecer colaterales veno-venosas aunque estas ya no tiene significación clínica puesto que ambos sistemas ya están conectados a la AP. Pueden coexistir colaterales aorto-pulmonares y estas pueden seguir comprometiendo la CCPT por aumento de presión pulmonar.
- Evaluación de la fenestra: a través de la fenestra persiste un cortocircuito D-I y desaturación sistémica, el gradiente a dicho nivel nos informará de la diferencia de presiones entre la AD y la AI. Habitualmente las fenestras miden unos 5 mm y se encuentran centradas en el septo inter-auricular por lo que son casi siempre susceptibles de cierre percutáneo.
- Estudio de las venas pulmonares: En el Fontan clásico la aurícula se va dilatando progresivamente hasta hacerse gigante, uno de los efectos que puede producir es la compresión de estructuras adyacentes siendo la compresión de las venas pulmonares un fenómeno que puede explicar la presencia de edema pulmonar en estos pacientes.{jwplayer}&file=fotan_vena_pulmonar.mp4&popup.overidetext=VIDEO Fontan y vena pulmonar&jwversion=5_html5{/jwplayer}
- Función ventricular: es importante la valoración de la función sistólica y diastólica del ventrículo único. La disfunción sistólica se correlaciona con peor pronóstico pero aunque estos pacientes presentan con frecuencia disfunción diastólica, estos patrones todavía no se han correlacionado con el pronóstico clínico. Sabemos que estos pacientes tienen ondas S bajos, índices E/A más bajos y tiempos más largos de relajación y contracción isovolumétrica.
VALORACIÓN ECOGRAFICA
- Obviamente la VCI se estudia desde planos subcostales sagitales o incluso cuatro cámaras. El uso de conductos de mayor tamaño que la VCI puede dar una falsa imagen de estenosis debido a la desproporción entre la VCI y el conducto, en este caso no se encuentran aceleraciones en el estudio doppler. Los flujos en el circuito se incrementan considerablemente con la inspiración y esta es una forma indirecta de valorar su permeabilidad.
- Se puede objetivar el cortocircuito de la fenestra y la medición del gradiente nos indicará el gradiente transpulmonar y el grado de hipertensión venosa sistémica que padece el paciente. Es necesario también valorar la idoneidad para el cierre percutáneo.
- Las fístulas arterio-venosas pulmonares se pueden estudiar con contraste (suero fisiológico agitado), cuando el contraste aparece en las cavidades cardiacas izquierdas antes del 5º latido significa las burbujas no han atravesado el lecho capilar pulmonar y se puede asegurar que existen colaterales entre la AP y las venas pulmonares
- Se puede ver humo dentro de la aurícula en pacientes con Fontan clásico y dilatación auricular. Esta imagen se correlaciona con mayor riesgo de aparición de trombos a ese nivel.
- Despistaje de TROMBOS en el retorno venoso sistémico y sobretodo en la AD que forma parte del Fontan clásico. {jwplayer}&file=fontan_clasico.mp4&popup.overidetext=Video Fontan&jwversion=5_html5{/jwplayer}
- Valoración de complicaciones: DERRAMES PERICARDICOS Y PLEURALES sobretodo en el postoperatorio inmediato.
- El plano paraesternal eje corto es mejor para valorar la anastomosis cavo-pulmonar, ésta se encuentra a la derecha y posterior a la aorta ascendente.
- Es fundamental valorar la función ventricular; cuando el VU es de morfología derecha es de más difícil análisis, en estos casos la fracción de acortamiento del área ventricular es la que se aproxima más a la función sistólica real, siendo normal mayor de 40%. Por otra parte cuando hay un flujo diastólico retrógrado alargado (> 28 ms) en la arteria pulmonar indica una mala función diastólica del VU.
- Es fundamental el despistaje de colaterales sistémico-pulmonares valorando el robo en la aorta descendente y las colaterales veno-venosas valorando los flujos venosos con dirección contraria.
ABREVIACIONES
D-I: derecha-izquierda
VU: Ventrículo único
RPD: Rama pulmonar derecha
VCS: Vena cava superior
VCI: Vena cava inferior
VCSI: Vena cava superior izquierda
PCP: Presión capilar pulmonar
CCPT: Conexión cavo-pulmonar total
AI: Aurícula izquierda
AD: Aurícula derecha
BIBLIOGRAFÍA
Libros
- Benjamin W. Eidem, Frank Cetta, Patrick W. O´Leary. Echocardiography in Pediatric and Adult Congenital Heart Disease. 1ª ed, Philadelphia: Lippincott Williams & Wilkins; 2010.
- Moss and Adams. Heart Disease in Infants, Children and Adolescents. 7ª ed, Philadelphia: Lippincott Williams & Wilkins; 2008.
- Protocolos diagnósticos y terapéuticos en cardiología pediátrica de la Sociedad Española de Cardiología Pediátrica. www.secardioped.org.
- Guía de práctica clínica de la ESC para el manejo de cardiopatías congénitas en el adulto. www.revespcardiol.org.
Artículos
- Bassareo PP, Tumbarello R, Piras A, Mercuro G. Evaluation of regional myocardial function by Doppler tissue imaging in univentricular heart after successful Fontan repair. Echocardiography. 2010 Jul;27(6):702-8.
- Ro PS, Rychik J, Cohen MS, Mahle WT, Rome JJ. Diagnostic assessment before Fontan operation in patients with bidirectional cavopulmonary anastomosis: are noninvasive methods sufficient? J Am Coll Cardiol. 2004 Jul 7;44(1):184-7.
- Feinstein JA, Moore P, Rosenthal DN, Puchalski M, Brook MM. Comparison of contrast echocardiography versus cardiac catheterization for detection of pulmonary arteriovenous malformations. Am J Cardiol. 2002 Feb 1;89(3):281-5.
- Larsson ES, Solymar L, Eriksson BO, de Wahl Granelli A, Mellander M. Bubble contrast echocardiography in detecting pulmonary arteriovenous malformations after modified Fontan operations. Cardiol Young. 2001 Sep;11(5):505-11.
- Hsia TY, Khambadkone S, Redington AN, Migliavacca F, Deanfield JE, de Leval MR. Effects of respiration and gravity on infradiaphragmatic venous flow in normal and Fontan patients. Circulation. 2000 Nov 7;102(19 Suppl 3):III148-53.
- Balling G, Vogt M, Kaemmerer H, Eicken A, Meisner H, Hess J. Intracardiac thrombus formation after the Fontan operation. J Thorac Cardiovasc Surg. 2000 Apr;119(4 Pt 1):745-52.
- Chang RK, Alejos JC, Atkinson D, Jensen R, Drant S, Galindo A, Laks H. Bubble contrast echocardiography in detecting pulmonary arteriovenous shunting in children with univentricular heart after cavopulmonary anastomosis. J Am Coll Cardiol. 1999 Jun;33(7):2052-8.
- Kaulitz R, Luhmer I, Kallfelz HC. Pulsed Doppler echocardiographic assessment of patterns of venous flow after the modified Fontan operation: potential clinical implications. Cardiol Young. 1998 Jan;8(1):54-62.
- Rychik J, Fogel MA, Donofrio MT, Goldmuntz E, Cohen MS, Spray TL, Jacobs ML. Comparison of patterns of pulmonary venous blood flow in the functional single ventricle heart after operative aortopulmonary shunt versus superior cavopulmonary shunt. Am J Cardiol. 1997 Oct 1;80(7):922-6.
- Marcella CP, Johnson LE. Right parasternal imaging: an underutilized echocardiographic technique. J Am Soc Echocardiogr. 1993 Jul-Aug;6(4):453-66.
- Arisawa J, Morimoto S, Ikezoe J, Naitoh H, Yamagami H, Kozuka T, Sano T, Shimazaki Y, Matsuda H. Pulsed Doppler echocardiographic assessment of portal venous flow patterns in patients after the Fontan operation. Br Heart J. 1993 Jan;69(1):41-6.
- Frommelt PC, Snider AR, Meliones JN, Vermilion RP. Doppler assessment of pulmonary artery flow patterns and ventricular function after the Fontan operation. Am J Cardiol. 1991 Nov 1;68(11):1211-5.
- Penny DJ, Redington AN. Doppler echocardiographic evaluation of pulmonary blood flow after the Fontan operation: the role of the lungs. Br Heart J. 1991 Nov;66(5):372-4.
- Qureshi SA, Richheimer R, McKay R, Arnold R. Doppler echocardiographic evaluation of pulmonary artery flow after modified Fontan operation: importance of atrial contraction. Br Heart J. 1990 Oct;64(4):272-6.
- Van Hare GF, Silverman NH. Contrast two-dimensional echocardiography in congenital heart disease: techniques, indications and clinical utility. J Am Coll Cardiol. 1989 Mar 1;13(3):673-86.







