Arritmias y electrofisiologíaNovedades
EVEREST II: El clip mitral percutáneo MitraClip se muestra no inferior a la reparación o reemplazo valvular mitral
El dispositivo MitraClip imita la reparación valvular mitral ideada por Alfieri, que une los bordes centrales de los velos anterior y posterior, creando un punto de coaptación permanente y un doble orificio mitral. El dispositivo MitraClip se introduce por vena femoral y pasa de aurícula derecha a aurícula izquierda a traves de una punción transeptal. En estudios previos se estableció su factibilidad y seguridad.
En el estudio EVEREST II se enrolaron 279 pacientes con insuficiencia mitral importante (grado 3+ o 4+) que se asignaron al azar (aleatorización 2:1) al dispositivo MitraClip o a reparación/reemplazo valvular quirúrgico (según criterio del cirujano). La insuficiencia mitral era funcional en el 27% de los casos y degenerativa en el 73%.
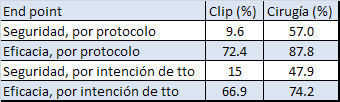
Los end points primarios fueron la tasa de eventos adversos mayores (muerte, ictus mayor, reoperación, cirugía urgente/emergente, infarto, insuficiencia renal y transfusiones) a los 30 días (diseño de superioridad) y la tasa de éxito clínico a los 12 meses, definido como la ausencia de muerte, cirugía mitral o reoperación por disfunción valvular y la mejoría de al menos dos grados en el grado de insuficiencia mitral(diseño de no inferioridad).
La tasa de eventos mayores adversos a los 30 días fue significativamente menor en los pacientes tratados con el clip (10% vs 57% con la cirugía; p<0.0001), a expensas fundamentalmente de menos transfusiones (8.8% vs 53.2%). El end point primario de eficacia a los 12 meses se demostró no inferior con el clip mitral (72.4% con el clip y 87.8% con la cirugía) pese a los mejores números de la cirugía.
EVEREST II: Resultados
Aunque las reducciones en el grado de insuficiencia mitral fueron mayores en el grupo quirúrgico (a los 12 meses la mitad de los pacientes tratados con el clip tenían una IM grado 2+ o superior frente a solo un 16% en el grupo quirúrgico; la IM era 3+ o 4+ en el 20% de los pacientes tratados con clip y solo en el 3% de los pacientes operados), las mejorías en el volumen VI, dimensión VI y clase NYHA fueron similares en ambos grupos.
A destacar que la calidad de vida a los 12 meses fue similar en ambos grupos. Los autores destacan sobre todo la clara mejoría de la calidad de vida en ambos grupos.
La efectividad del clip fue similar en la IM funcional que en la IM degenerativa.
Un posible inconveniente es que el clip dificulta o imposibilita una reparación valvular ulterior tardía, aunque esto es un tema muy debatido.
Se ha cuestionado mucho la inclusión de las transfusiones en el end point primario de seguridad a los 30 días. Cabe destacar la ausencia de muertes, ictus y reoperación urgente en los pacientes tratados con el clip.
Si la FDA lo aprueba, el MitraClip puede convertirse en una alternativa a la cirugía, teniendo en cuenta que se estima que solo un 20% de los enfermos con IM importante son sometidos a cirugía en la actualidad.
American College of Cardiology 2010 Scientific Sessions/i2 Summit. Atlanta. Estados Unidos. Marzo 2010.
Autor: Javier Ortigosa
Javier Ortigosa. EVEREST II: El clip mitral percutáneo MitraClip se muestra no inferior a la reparación o reemplazo valvular mitral

